心脏再同步治疗
编辑心脏再同步治疗(CRT或CRT-P)是在心脏的左右心室以及有时在右心房中插入电极,通过协调左心室和右心室的功能来治疗心力衰竭起搏器,一种插入内部胸壁的小装置。
心脏再同步治疗适用于患有低射血分数(通常<35%)的患者,表明心力衰竭,电活动受到损害,QRS持续时间延长至>120毫秒。
电极插入到心室被下进行局部麻醉,以访问到心室通过最常用锁骨下静脉,尽管访问可从授予腋窝或头静脉。右心室通路是直接的,而左心室通路是通过冠状窦(CS)授予的。
心脏再同步治疗除颤器(CRT-D)还结合了植入式心律转复除颤器(ICD)的附加功能,可快速终止异常快速、危及生命的心律。CRT和CRT-D已成为中度和重度心力衰竭患者越来越重要的治疗选择。仅带起搏器的CRT通常称为“CRT-P”,以帮助将其与带除颤器的CRT(CRT-D)区分开来。
心脏再同步治疗适应症
编辑心脏再同步治疗的关键适应症是心脏的左束支传导阻滞(LBBB),这是一种导致左心室收缩延迟的心脏异常。LBBB引起QRS的>120延长毫秒上的心电图,有助于差左心室协调和收缩功能,从而减少射血分数(<35%)。这种射血分数的降低就是我们认为的心力衰竭。
如果是II级或III级心力衰竭,通常会考虑心力衰竭患者,目前的指南表明心脏再同步治疗不适用于IV级心力衰竭。
方法
编辑二尖瓣置换术(MVR)后扩张型心肌病患者使用除颤器(CRT-D)进行心脏再同步治疗的胸片。导线是:-右心耳的心房导线-心尖的右心室导线-穿过冠状窦的左心室导线。
CRT需要放置用于双心室起搏的电气设备,同时放置(至少)两个起搏导线,以促进稳定的左心室和右心室起搏。对于所有元素,该过程的第一阶段是局部麻醉,然后切开以允许从适当的静脉进入。从这里,可以插入引线和设备。
右心室导线放置
编辑进行静脉穿刺,将导丝插入静脉,在那里使用实时X射线成像将导丝引导至右心室。然后使用导丝帮助放置电极引线,电极引线穿过静脉系统进入嵌入电极的右心室。
左心室导线放置
编辑这通常在RV导线放置之后执行,RV导线可在意外损坏心脏电纤维导致心搏停止的情况下提供备用。与RV导线一样,首先插入导丝,以便插入多输送导管。随后将导管操纵到右心房冠状窦的开口处。从这里注射造影剂,使手术团队能够获得冠状窦静脉造影,以将导线放置到最合适的冠状静脉中。
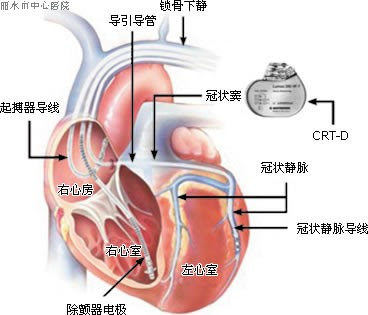
一旦获得静脉图,多输送导管用于引导从选定的入口静脉进入右心房,通过冠状窦并进入相关的心脏静脉。
由于冠状静脉结构的显着可变性,左心室导线放置是手术中最复杂和潜在危险的因素。心脏结构、脂肪沉积、瓣膜和自然变异的改变都会在插管过程中引起额外的并发症。
设备放置
编辑该装置被插入由外科医生创建的皮下袋中,胸壁左侧或右侧的选择主要取决于患者的偏好或预先存在的装置的位置。该设备类似于传统的起搏器,通常不比怀表大,并且有用于电极引线的插件。
内容由匿名用户提供,本内容不代表vibaike.com立场,内容投诉举报请联系vibaike.com客服。如若转载,请注明出处:https://vibaike.com/128547/
