白内障手术
编辑白内障手术,也称为晶状体置换手术,是切除已形成混浊的眼睛的天然晶状体(也称为“晶状体”),称为白内障,并用人工晶状体替换镜头。随着时间的推移,晶状体纤维的代谢变化导致白内障的发展,导致视力受损或丧失。一些婴儿出生时患有先天性白内障,而某些环境因素也可能导致白内障的形成。早期症状可能包括夜间灯光和小光源的强烈眩光,以及在低光照水平下的视力下降。
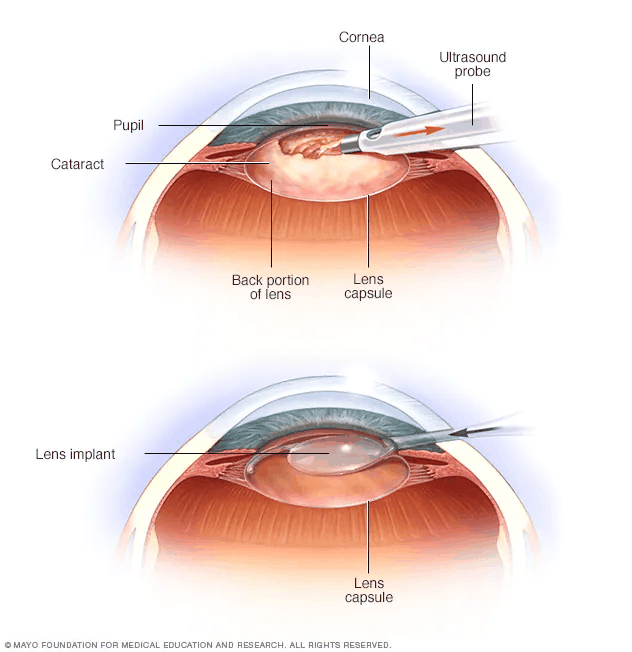
在白内障手术过程中,患者浑浊的天然白内障晶状体被去除,通过原位乳化或将其切除。人工人工晶状体(IOL)被植入其位置。白内障手术通常由眼科医生在手术中心或医院的门诊环境中进行,而不是在住院环境中进行。使用局部、榫下、球周或球后局部麻醉,通常对患者造成很少或没有不适。
超过90%的手术成功地恢复了有用的视力,并发症发生率低。日间护理、大容量、微创、小切口超声乳化、术后恢复快已成为全世界白内障手术的护理标准。
白内障手术的类型
编辑两种主要类型的外科手术在全世界普遍使用。第一个程序是超声乳化术(phaco),第二个程序涉及两种不同类型的囊外白内障摘除术(ECCE)。在大多数手术中,会插入人工晶状体。可折叠镜片通常用于2-3毫米的超声切口,而不可折叠镜片则通过较大的囊外切口放置。超声乳化术中使用的小切口尺寸(2-3毫米)通常允许“无缝”切口闭合。ECCE使用较大的切口(10-12毫米),因此通常需要缝合,这在一定程度上导致了ECCE的修改,称为手动小切口白内障手术(MSCS)。
使用囊内白内障摘除术(ICCE)的白内障摘除术已被超声乳化术和ECCE所取代,并且很少进行。
超声乳化术是发达国家最常用的白内障手术。然而,超声乳化机和相关一次性设备的高成本意味着ECCE和MSICS仍然是发展中国家最常用的程序。
白内障手术通常作为日间护理而不是住院手术进行,因为有证据表明日间手术具有相似的结果并且比住院和过夜更便宜。
白内障手术类型
编辑白内障手术,在美国海军医疗中心的手术显微镜下使用时间方法超声乳化探头(右手)和“斩波器”(左手)进行最近进行了白内障手术,插入了可折叠人工晶状体。在仍然散大的瞳孔的右侧可以看到一个小切口和非常轻微的出血。
白内障手术中使用了许多不同的手术技术:
- 超声乳化术(phaco)是发达国家最常用的技术。它涉及使用带有配备钛或钢尖端的超声波手机的机器。尖端以超声波频率(40,000Hz)振动,镜片材料被乳化.可以从侧面端口使用第二个精细仪器(有时称为“破碎机”或“切碎机”)以促进将细胞核破碎或切成小块。破碎成更小的碎片使乳化更容易,以及皮质材料(晶状体核周围的软部分)的吸入。晶状体核和皮质材料的超声乳化完成后,使用双冲洗-抽吸(IA)探头或双手IA系统吸出剩余的外围皮质材料。
- 手动小切口白内障手术(MSCS):该技术是ECCE的演变(见下文),其中整个晶状体通过自封闭的巩膜隧道伤口从眼睛中取出。适当构造的巩膜隧道是防水的,不需要缝合。标题中的“小”是指伤口比ECCE相对小,尽管它仍然明显大于phaco伤口。MSICS与phaco在致密白内障中的头对头试验发现结果没有差异,但MSICS的手术时间更短,成本显着降低。
ECCE术后过熟性白内障的核
- 囊外白内障摘除术(ECCE):囊外白内障摘除术涉及去除几乎整个天然晶状体,同时保留弹性晶状体囊(后囊)以允许植入人工晶状体。它涉及通过在角膜或巩膜上制作的大(通常为10-12毫米)切口手动表达晶状体。虽然它需要更大的切口和缝线,但传统方法可能适用于患有非常坚硬的白内障或其他有超声乳化问题的情况的患者。
- 囊内白内障摘除术(ICCE)包括将晶状体和周围的晶状体囊取出一体。由于需要较大的切口和对玻璃体施加的压力,该手术的并发症发生率相对较高。因此,它已在很大程度上被取代,并且很少在手术显微镜和高科技设备容易获得的国家进行。取出晶状体后,可以将人造塑料晶状体(人工晶状体植入物)放置在前房或缝合到沟中。
- 与手动超声乳化术相比,飞秒激光辅助白内障手术已被证明没有视觉、屈光或安全益处。
Cryoextraction是一种ICCE形式,它使用液氮等低温物质将晶状体冷冻。在这项技术中,白内障是通过使用冷冻提取器提取的——一种冷冻探针,其冷冻尖端粘附并冻结晶状体组织,允许将其移除。虽然它现在主要用于摘除半脱位的晶状体,但它是1960年代后期至1980年代初期最受欢迎的白内障摘除方式。
并发症
编辑白内障手术后的并发症相对少见。
- PVD–后玻璃体脱离不会直接威胁视力。即便如此,由于玻璃体和视网膜之间的相互作用可能在主要病理性玻璃体视网膜疾病的发展中起决定性作用,因此引起了越来越多的兴趣。PVD对年轻患者的问题可能更大,因为许多60岁以上的患者已经经历了PVD。PVD可能伴有周边闪光和不断增加的飞蚊症。
IOL的裂隙灯照片显示,在眼内人工晶状体植入后几个月可见后囊膜混浊(PCO),在逆光照射时可见。
- PCO–有些人会出现后囊膜混浊(PCO),也称为后白内障。作为白内障手术后预期的生理变化,后囊细胞发生增生和细胞迁移,表现为晶状体后囊增厚、混浊和混浊(白内障摘除时留下的,用于放置人工晶状体).这可能会影响视力,眼科医生可以使用设备来纠正这种情况。可以使用激光设备在晶体的后晶状体囊上制作小孔,从而安全、无痛地进行矫正。它通常是使用Nd-YAG激光的快速门诊手术(钕-钇-铝-石榴石)破坏和清除囊的混浊后极的中央部分(后囊切开术)。这为提高视力创造了清晰的中心视轴。在非常厚的不透明后囊中,外科(手动)囊切除术是执行的外科手术。然而,YAG囊切开术是在IOL更换的情况下必须考虑的一个因素,因为玻璃体可以通过迄今为止被IOL阻塞的开口向前房迁移。
- 后囊膜撕裂可能是白内障手术期间的并发症。熟练外科医生的后囊膜撕裂率约为2%至5%。它是指天然晶状体后囊的破裂。手术治疗可能涉及前部玻璃体切除术,有时还包括在睫状沟、前房(虹膜前)植入人工晶状体的替代计划,或者不太常见的情况下,将人工晶状体植入巩膜。
- 视网膜脱离的发生率通常为千分之一(0.1%),但接受过白内障手术的患者发生孔源性视网膜脱离(RRD)的风险增加(0.5-0.6%)——这是最常见的视网膜脱离形式.白内障手术加快了玻璃体液液化的速度,这导致RRD的发生率增加。当发生视网膜撕裂时,玻璃体液体进入视网膜和视网膜色素上皮(RPE)之间的空间,并呈现为闪光(photopsia)、深色飞蚊症和周边视力丧失。
- 中毒性眼前节综合征或TASS是白内障手术后可能发生的非感染性炎症状况。它通常用高剂量和频率的局部皮质类固醇治疗。
- 眼内炎是眼内组织的严重感染,通常发生在眼内手术或穿透性创伤之后。有人担心清晰的角膜切口可能会导致眼内炎的增加,但没有确凿的研究来证实这种怀疑。前房内注射抗生素可用作预防措施。
- 可能会发生青光眼,并且可能很难控制。它通常与炎症有关,特别是当核的小碎片或大块进入玻璃体腔时。一些专家建议在发生这种情况时进行早期干预(后部平面玻璃体切除术)。可能发生新生血管性青光眼,特别是在糖尿病患者中。在一些患者中,眼内压可能会保持很高,以至于可能会导致失明。
- 视网膜中央部分肿胀或水肿,称为黄斑,导致黄斑水肿,可在手术后数天或数周发生。大多数此类病例都可以成功治疗。据报道,预防性使用非甾体类抗炎药可在一定程度上降低黄斑水肿的风险。
- 葡萄膜炎-青光眼-前房积血综合征:这是由于虹膜、睫状体或虹膜角膜角位置错误的人工晶状体的机械刺激引起的白内障手术并发症。
- 其他可能的并发症包括:角膜肿胀或水肿,有时伴有视力模糊,可能是暂时性的或永久性的(假晶状体大疱性角膜病)。人工晶状体植入物的移位或脱位可能很少发生。由于超声波生物测量(长度和所需人工晶状体屈光度的测量)的误差,可能会发生计划外的高屈光不正(近视或远视)。青光眼,患者看到所有东西都染成蓝色,通常在白内障摘除后的几天、几周或几个月内发生。飞蚊症通常在手术后出现。
内容由匿名用户提供,本内容不代表vibaike.com立场,内容投诉举报请联系vibaike.com客服。如若转载,请注明出处:https://vibaike.com/133853/
