酮症酸中毒
编辑酮症酸中毒是由酮体的不受控制的产生引起的。通常酮的产生是由几种激素仔细控制的,最重要的是胰岛素。如果控制酮产生的机制失败,酮水平可能会急剧升高,并导致危险的生理变化,例如代谢性酸中毒。
糖尿病
编辑酮症酸中毒最常见的原因是1型糖尿病或晚期2型糖尿病患者缺乏胰岛素。这被称为糖尿病酮症酸中毒,其特征是高血糖、脱水和代谢性酸中毒。也可能存在其他电解质紊乱,例如高钾血症和低钠血症。血液中缺乏胰岛素会使脂肪组织释放不受调节的脂肪酸,从而增加脂肪酸氧化为乙酰辅酶A,其中一些转为生酮。这使酮水平显着高于正常生理学中的水平。
酒精
编辑酒精性酮症酸中毒是由复杂的生理学引起的,通常是在营养不良的情况下长期大量饮酒的结果。长期饮酒会导致肝糖原储备耗尽,而乙醇代谢会进一步损害糖异生。这会降低葡萄糖的利用率并导致低血糖和增加对脂肪酸和酮代谢的依赖。呕吐或脱水等额外的压力源会导致胰高血糖素、皮质醇和生长激素等反调节激素增加这可能会进一步增加游离脂肪酸的释放和酮的产生。乙醇代谢也会增加血液中的乳酸水平,这也可能导致代谢性酸中毒。
饥饿
编辑饥饿是酮症酸中毒的罕见原因,通常会导致生理性酮症而没有酮症酸中毒。饥饿引起的酮症酸中毒最常发生在额外的代谢压力源(例如怀孕、哺乳或急性疾病)的情况下。
药物
编辑某些药物也会导致酮体升高,例如SGLT2抑制剂会导致血糖正常的酮症酸中毒。过量的水杨酸盐或异烟肼也会引起酮症酸中毒。
毒素
编辑病理生理学
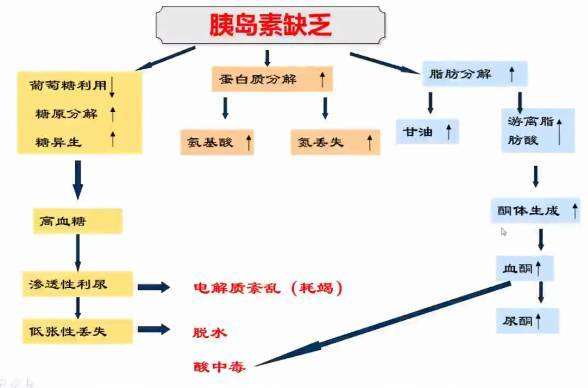
编辑酮主要由肝细胞线粒体中的游离脂肪酸产生。酮的产生受到胰岛素的强烈调节,绝对或相对缺乏胰岛素是酮症酸中毒的病理生理学基础。胰岛素是脂肪酸释放的强效抑制剂,因此胰岛素缺乏会导致脂肪组织中脂肪酸不受控制地释放。胰岛素缺乏还可以增强酮的产生并抑制酮的外周使用。这可能发生在完全胰岛素缺乏状态(例如未治疗的糖尿病)或胰高血糖素和反调节激素升高状态下的相对胰岛素缺乏状态(例如饥饿、长期大量饮酒或生病)。
乙酰乙酸和β-羟基丁酸是最丰富的循环酮体。酮体是酸性的;然而,在生理浓度下,身体的酸/碱缓冲系统会阻止它们改变血液的pH值。
酮症酸中毒的管理
编辑治疗取决于酮症酸中毒的根本原因。糖尿病酮症酸中毒可通过胰岛素输注、静脉输液、电解质替代和支持治疗来解决。酒精性酮症酸中毒通过静脉内葡萄糖和支持治疗进行治疗,通常不需要胰岛素。饥饿性酮症酸中毒可以通过静脉注射葡萄糖解决,注意再喂养综合征可能发生的电解质变化。
流行病学
编辑某些人群易患酮症酸中毒,包括糖尿病患者、有长期大量饮酒史的人、孕妇、哺乳期妇女、儿童和婴儿。
产生很少或不产生胰岛素的糖尿病患者容易发生酮症酸中毒,尤其是在患病期间或错过胰岛素剂量期间。这包括患有1型糖尿病或酮症倾向糖尿病的人。
长期大量饮酒会导致酮症酸中毒,尤其是在营养不良或并发疾病的人群中。
孕妇体内的激素水平很高,包括胰高血糖素和人胎盘催乳素,它们会增加循环中的游离脂肪酸,从而增加酮的产生。哺乳期妇女也倾向于增加酮的产生。这些人群在代谢压力因素(如禁食、低碳水化合物饮食或急性疾病)的情况下有发生酮症酸中毒的风险。
儿童和婴儿的糖原储备较低,在急性疾病,尤其是胃肠道疾病期间,可能会产生高水平的胰高血糖素和反调节激素。这使得儿童和婴儿很容易产生酮体,虽然很少见,但在急性疾病中会发展为酮症酸中毒。
内容由匿名用户提供,本内容不代表vibaike.com立场,内容投诉举报请联系vibaike.com客服。如若转载,请注明出处:https://vibaike.com/135575/
