糖皮质激素
编辑糖皮质激素的作用可大致分为两大类:免疫和代谢。此外,糖皮质激素在胎儿发育和体液稳态中发挥重要作用。
免疫
糖皮质激素通过与糖皮质激素受体相互作用发挥作用(详见下文):
糖皮质激素也被证明在T淋巴细胞的发育和稳态中发挥作用。这已在T细胞谱系对糖皮质激素敏感性增加或降低的转基因小鼠中得到证实。
代谢
糖皮质激素的名称源于早期观察到这些激素参与葡萄糖代谢。在禁食状态下,皮质醇会刺激几个过程,这些过程共同用于增加和维持血液中葡萄糖的正常浓度。
代谢作用:
作为药物给药或肾上腺皮质机能亢进导致的糖皮质激素水平过高对许多系统都有影响。一些例子包括抑制骨形成、抑制钙吸收(两者都可能导致骨质疏松症)、伤口愈合延迟、肌肉无力和感染风险增加。这些观察结果表明糖皮质激素有许多不太显着的生理作用。
发展
糖皮质激素对胎儿发育有多重影响。一个重要的例子是它们在促进肺成熟和产生宫外肺功能所必需的表面活性剂中的作用。促肾上腺皮质激素释放激素基因(见下文)纯合破坏的小鼠在出生时由于肺不成熟而死亡。此外,糖皮质激素是大脑正常发育所必需的,通过启动终末成熟、重塑轴突和树突、影响细胞存活,还可能在海马发育中发挥作用.糖皮质激素刺激Na+/K+/ATP酶、营养转运蛋白和消化酶的成熟,促进功能性胃肠系统的发育。糖皮质激素还通过增加肾小球滤过来支持新生儿肾系统的发育。
唤醒和认知
糖皮质激素作用于海马、杏仁核和额叶。与肾上腺素一起,这些增强了与强烈情绪相关的事件的闪光记忆的形成,无论是积极的还是消极的。这已在研究中得到证实,即阻断糖皮质激素或去甲肾上腺素活性会损害情绪相关信息的回忆。其他资料显示,恐惧学习伴随着高皮质醇水平的受试者更好地巩固了这种记忆(这种效果在男性中更为重要)。糖皮质激素对记忆的影响可能是由于对海马结构CA1区域的特异性损伤。
在多项动物研究中,长期的压力(导致糖皮质激素水平的长期升高)显示大脑该区域的神经元遭到破坏,这与记忆力下降有关。
糖皮质激素也被证明对警觉(注意力缺陷障碍)和认知(记忆)有显着影响。这似乎遵循Yerkes-Dodson曲线,因为研究表明糖皮质激素的循环水平与记忆性能之间的关系遵循倒置的U型模式,很像Yerkes-Dodson曲线。例如,长期增强当糖皮质激素水平轻度升高时(LTP;形成长期记忆的过程)是最佳的,而在肾上腺切除术后(低糖皮质激素状态)或外源性糖皮质激素给药后(高糖皮质激素状态)观察到LTP显着降低。糖皮质激素水平升高会增强情绪唤起事件的记忆力,但往往会导致与压力/情绪唤起源无关的材料记忆力下降。与糖皮质激素对记忆巩固的剂量依赖性增强作用相反,这些应激激素已被证明会抑制对已存储信息的检索。长期接触糖皮质激素药物,如哮喘和抗炎药物,已被证明会在治疗期间和在较小程度上造成记忆力和注意力缺陷。类固醇痴呆。
体液稳态
糖皮质激素可以通过调节身体对心房利钠肽(ANP)的作用,在中枢和外周发挥作用,以帮助细胞外液量正常化。中枢,糖皮质激素可以抑制脱水引起的水摄入;在外周,糖皮质激素可诱导强效利尿。
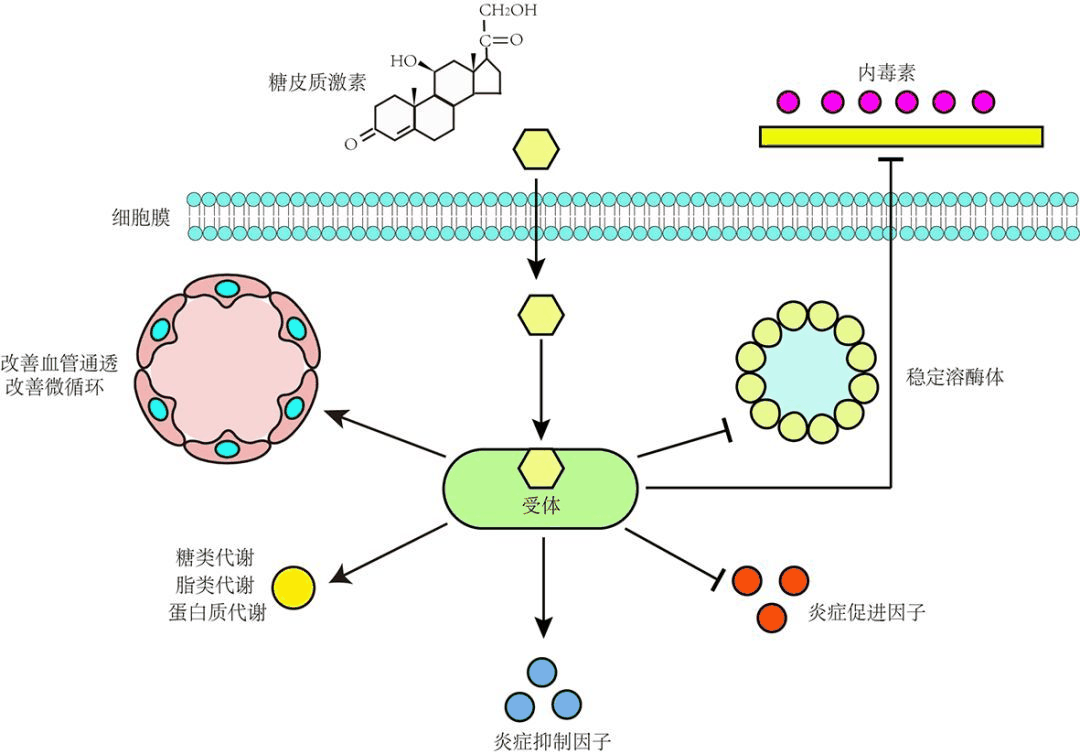
作用机制
编辑交易激活
糖皮质激素与胞质糖皮质激素受体结合,这是一种由配体结合激活的核受体。激素与相应受体结合后,新形成的复合物自身易位进入细胞核,与靶基因启动子区域的糖皮质激素反应元件结合,从而调节基因表达。这个过程通常被称为转录激活或反式激活。
这些上调基因编码的蛋白质具有广泛的作用,例如:
反式压制
相反的机制称为转录抑制或反式抑制。对这种机制的经典理解是,活化的糖皮质激素受体在与另一个转录因子结合的同一位点与DNA结合,从而阻止了通过该因子的活性转录的基因的转录。虽然确实发生了这种情况,但所有细胞类型和条件的结果并不一致;反压制没有普遍接受的通用机制。
正在发现抑制转录的新机制,但激活的糖皮质激素受体不与DNA相互作用,而是直接与另一种转录因子相互作用,从而干扰它,或与干扰其他转录因子功能的其他蛋白质相互作用。后一种机制似乎是激活的糖皮质激素受体干扰NF-κB的最可能方式-即通过募集组蛋白去乙酰化酶,该酶使启动子区域中的DNA去乙酰化,导致NF-κB需要结合的染色质结构关闭。
非基因组效应
活化的糖皮质激素受体具有已通过实验证明不依赖于对转录的任何影响的作用,并且只能归因于活化的糖皮质激素受体与其他蛋白质或与MRNA的直接结合。
例如,与无活性的糖皮质激素受体结合的Src激酶在糖皮质激素与糖皮质激素受体结合时被释放,并磷酸化一种蛋白质,该蛋白质继而从炎症中重要的受体(表皮生长因子)中置换出衔接蛋白,从而降低其活性,这在反过来导致花生四烯酸的产生减少-一种关键的促炎分子。这是糖皮质激素具有抗炎作用的一种机制。
药理学
编辑已经开发出多种合成糖皮质激素,其中一些比皮质醇更有效,用于治疗用途。它们在药代动力学(吸收因子、半衰期、分布容积、清除率)和药效学(例如盐皮质激素的活性能力:钠(Na+)和水的潴留;肾脏生理学)方面有所不同。因为它们很容易渗入肠道,所以它们主要通过口服(口服)给药,但也可以通过其他方法给药,例如皮肤局部给药。其中超过90%结合不同的血浆蛋白,尽管具有不同的结合特异性。内源性糖皮质激素和一些合成皮质激素对蛋白质转皮质素(也称为皮质类固醇结合球蛋白)具有高亲和力,而它们都与白蛋白结合。在肝脏中,它们通过与硫酸盐或葡萄糖醛酸结合而迅速代谢,并分泌到尿液中。
糖皮质激素效力、作用持续时间和重叠盐皮质激素效力各不相同。皮质醇是糖皮质激素效力的比较标准。氢化可的松是用于皮质醇药物制剂的名称。
以下数据是指口服给药。口服效力可能低于肠胃外效力,因为大量(在某些情况下高达50%)可能无法到达循环系统。根据定义,醋酸氟氢可的松和醋酸脱氧皮质酮是盐皮质激素而不是糖皮质激素,但它们确实具有较小的糖皮质激素效力,并且包含在此表中以提供盐皮质激素效力的观点。
治疗用途
编辑糖皮质激素可用于肾上腺功能不全的低剂量。在高得多的剂量下,口服或吸入糖皮质激素用于抑制各种过敏性、炎症性和自身免疫性疾病。吸入性糖皮质激素是哮喘的二线治疗。它们还作为移植后免疫抑制剂给药,以预防急性移植排斥和移植物抗宿主病。然而,它们并不能预防感染,也不能抑制以后的修复过程。新出现的证据表明糖皮质激素可用于治疗心力衰竭增加肾脏对利尿剂和利钠肽的反应性。糖皮质激素历来用于缓解炎症状态下的疼痛。然而,皮质类固醇在缓解疼痛和用于治疗肌腱病的潜在不良事件方面效果有限。
替换
任何糖皮质激素的给药剂量都可以提供与正常皮质醇产生大致相同的糖皮质激素作用;这被称为生理剂量、替代剂量或维持剂量。这大约是6–12mg/m2/天的氢化可的松(m2是指体表面积(BSA),是衡量体型的指标;平均男性的BSA为1.9m2)。
治疗性免疫抑制
糖皮质激素引起免疫抑制,这种作用的治疗成分主要是淋巴细胞功能和数量的减少,包括B细胞和T细胞。
这种免疫抑制的主要机制是通过抑制活化B细胞(NF-κB)的核因子kappa-轻链增强子。NF-κB是一种关键的转录因子,参与许多促进免疫反应的介质(即细胞因子)和蛋白质(即粘附蛋白)的合成。因此,抑制这种转录因子会削弱免疫系统产生反应的能力。
糖皮质激素通过抑制编码细胞因子IL-1、IL-2、IL-3、IL-4、IL-5、IL-6、IL-8和IFN-γ的基因来抑制细胞介导的免疫。这是IL-2。较小的细胞因子产生会降低T细胞增殖。
然而,糖皮质激素不仅会降低T细胞增殖,还会导致另一种众所周知的作用——糖皮质激素诱导的细胞凋亡。这种作用在胸腺内部的未成熟T细胞中更为突出,但外周T细胞也受到影响。调节这种糖皮质激素敏感性的确切机制在于Bcl-2基因。
糖皮质激素还会抑制体液免疫,从而导致体液免疫缺陷。糖皮质激素导致B细胞表达较少量的IL-2和IL-2受体。这减少了B细胞克隆扩增和抗体合成。IL-2量的减少也导致更少的T淋巴细胞被激活。
糖皮质激素对免疫细胞中Fc受体表达的影响是复杂的。地塞米松降低中性粒细胞中IFN-γ刺激的FcγRI表达,同时相反导致单核细胞增加。糖皮质激素也可能降低巨噬细胞中Fc受体的表达,但在早期研究中支持这种调节的证据受到质疑。巨噬细胞中Fc受体表达的影响很重要,因为它是调理细胞吞噬作用所必需的。这是因为Fc受体结合抗体附着在巨噬细胞破坏的目标细胞上。
抗炎
糖皮质激素是有效的抗炎药,不管炎症的原因是什么;它们的主要抗炎机制是lipocortin-1(annexin-1)合成。Lipocortin-1既抑制磷脂酶A2,从而阻断类花生酸的产生,又抑制各种白细胞炎症事件(上皮粘附、迁移、趋化性、吞噬作用、呼吸爆发等)。也就是说,糖皮质激素不仅能抑制免疫反应,还能抑制炎症的两大主要产物前列腺素和白三烯。.它们在磷脂酶A2水平以及在环氧合酶/PGE异构酶(COX-1和COX-2)水平抑制前列腺素合成,后者的作用与非甾体抗炎药的作用非常相似,因此增强了抗炎作用。
此外,糖皮质激素还抑制环氧合酶的表达。
作为抗炎药销售的糖皮质激素通常是局部制剂,例如用于鼻炎的鼻喷雾剂或用于哮喘的吸入器。这些制剂的优点是仅影响目标区域,从而减少副作用或潜在的相互作用。在这种情况下,使用的主要化合物是倍氯米松、布地奈德、氟替卡松、莫米松和环索奈德。在鼻炎中,使用喷雾剂。对于哮喘,糖皮质激素作为吸入剂与计量剂量或干粉吸入器一起给药。在极少数情况下,症状放射性甲状腺炎已用口服糖皮质激素治疗。
醛固酮增多症
糖皮质激素可用于治疗1型家族性醛固酮增多症。然而,它们对于在类型2条件下使用是无效的。
抵抗
对糖皮质激素治疗应用的抗药性可能会带来困难;例如,25%的严重哮喘病例可能对类固醇无反应。这可能是遗传易感性、持续暴露于炎症原因(如过敏原)、绕过糖皮质激素的免疫现象和药代动力学紊乱(不完全吸收或加速排泄或代谢)的结果。
心力衰竭
糖皮质激素可用于治疗失代偿性心力衰竭,以增强肾脏对利尿剂的反应性,尤其是对使用大剂量袢利尿剂的难治性利尿剂抵抗的心力衰竭患者。
糖皮质激素的副作用
编辑目前使用的糖皮质激素药物具有非选择性作用,因此从长远来看,它们可能会损害许多健康的合成代谢过程。为了防止这种情况,最近许多研究都集中在选择性作用的糖皮质激素药物的开发上。副作用包括:
在高剂量下,氢化可的松(皮质醇)和那些具有明显盐皮质激素效力的糖皮质激素也可以发挥盐皮质激素的作用,尽管在生理剂量下,盐皮质激素靶点中的11β-羟基类固醇脱氢酶同工酶2(11β-HSD2)快速降解皮质醇可以防止这种作用组织。盐皮质激素的影响可包括盐和水潴留、细胞外液容量扩张、高血压、钾耗竭和代谢性碱中毒。
免疫缺陷
糖皮质激素引起免疫抑制,降低中性粒细胞、淋巴细胞(包括B细胞和T细胞)、单核细胞、巨噬细胞和皮肤的解剖屏障功能的功能和/或数量。这种抑制如果足够大,会导致免疫缺陷的表现,包括T细胞缺陷、体液免疫缺陷和中性粒细胞减少症。
除了上面列出的效果外,仅使用几天的高剂量糖皮质激素就会开始抑制患者的肾上腺抑制下丘脑促肾上腺皮质激素释放激素,从而抑制垂体前叶产生促肾上腺皮质激素。随着长时间的抑制,肾上腺会萎缩(物理收缩),并且在停用外源性糖皮质激素后可能需要数月才能恢复全部功能。
在此恢复期间,患者在压力(例如疾病)期间容易出现肾上腺功能不全。虽然肾上腺恢复的抑制剂量和时间差异很大,但已制定临床指南来估计潜在的肾上腺抑制和恢复,以降低患者的风险。下面是一个例子:
内容由匿名用户提供,本内容不代表vibaike.com立场,内容投诉举报请联系vibaike.com客服。如若转载,请注明出处:https://vibaike.com/135187/
