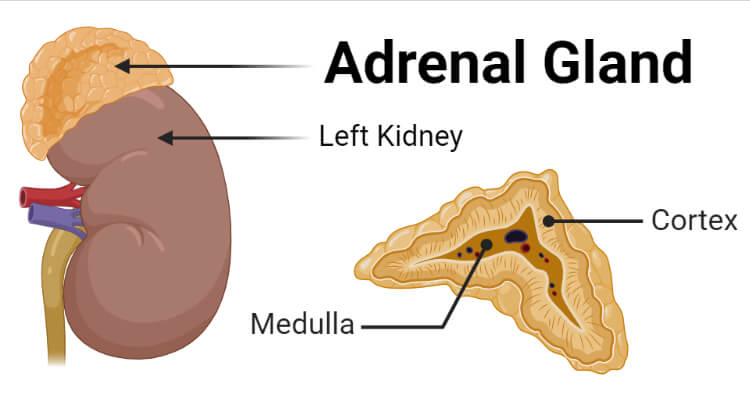
肾上腺
编辑肾上腺位于身体两侧的腹膜后,略高于肾脏的内侧。在人类中,右侧肾上腺呈锥体状,而左侧呈半月形或新月形,稍大。肾上腺长约5厘米,宽约3厘米,厚达1厘米。它们在成年人中的总重量为7至10克。腺体呈淡黄色。
肾上腺被脂肪囊包围并位于肾筋膜内,肾筋膜也围绕着肾脏。结缔组织薄弱的隔膜(壁)将腺体与肾脏分开。肾上腺位于膈肌正下方,通过肾筋膜与膈脚相连。
每个肾上腺都有两个不同的部分,每个部分都有独特的功能,即外肾上腺皮质和内髓质,两者都产生激素。
肾上腺皮质
编辑肾上腺皮质是肾上腺的外部区域,也是肾上腺的最大部分。它分为三个独立的区域:肾小球带、束状带和网状带。每个区域负责产生特定的激素。肾上腺皮质是肾上腺的最外层。皮层内有三层,称为区域。在显微镜下观察时,每一层都有不同的外观,并且每一层都有不同的功能。肾上腺皮质致力于产生激素,即醛固酮、皮质醇和雄激素。
肾小球区
肾上腺皮质的最外层是肾小球带。它直接位于腺体的纤维囊下方。该层中的细胞形成椭圆形群,由腺体纤维囊中的薄结缔组织分离,并带有宽毛细血管。
该层是醛固酮合成酶作用下产生醛固酮(一种盐皮质激素)的主要场所。醛固酮在血压的长期调节中起重要作用。
迷人的区域
束状带位于肾小球带和网状带之间。该层中的细胞负责产生皮质醇等糖皮质激素。它是三层中最大的一层,占皮层体积的近80%。在束状带中,细胞排列成柱状,径向朝向髓质。细胞含有大量的脂滴、丰富的线粒体和复杂的平滑内质网。
网状带
最里面的皮质层,即网状带,直接与髓质相邻。它在人体中产生雄激素,主要是脱氢表雄酮(DHEA)、DHEA硫酸盐(DHEA-S)和雄烯二酮(睾酮的前体)。它的小细胞形成不规则的索和簇,由毛细血管和结缔组织隔开。这些细胞含有相对少量的细胞质和脂滴,有时显示棕色脂褐质色素。
骨髓
编辑肾上腺髓质位于每个肾上腺的中心,并被肾上腺皮质包围。髓质嗜铬细胞是人体髓质释放的肾上腺素、去甲肾上腺素等儿茶酚胺的主要来源。大约20%的去甲肾上腺素(去甲肾上腺素)和80%的肾上腺素(肾上腺素)在这里分泌。
肾上腺髓质由交感神经系统通过起源于胸脊髓的节前纤维驱动,来自椎骨T5-T11。由于受节前神经纤维支配,肾上腺髓质可视为特化的交感神经节。然而,与其他交感神经节不同,肾上腺髓质缺乏明显的突触,并将其分泌物直接释放到血液中。
血液供应
编辑肾上腺具有任何器官的每克组织的最大血液供应率之一:多达60条小动脉可以进入每个腺体。三个动脉通常供应每个肾上腺:
这些血管供应肾上腺囊内的小动脉网络。胶囊的细线进入腺体,将血液输送到它们。
静脉血通过肾上腺静脉从腺体排出,通常每个腺体一个:
肾上腺髓质中的中央肾上腺髓质静脉是一种不寻常的血管。它的结构与其他静脉不同,其中膜(血管的中间层)中的平滑肌排列成明显的纵向束状。
变异性
编辑肾上腺可能根本不发育,或者可能在主动脉后面的中线融合。这些与其他先天性异常有关,例如肾脏发育不全或融合的肾脏。腺体可能在部分或完全没有皮层的情况下发育,或者可能在不寻常的位置发育。
肾上腺功能
编辑肾上腺分泌许多不同的激素,这些激素由腺体内或身体其他部位的酶代谢。这些激素涉及许多基本的生物学功能。
皮质类固醇
编辑盐皮质激素
肾上腺产生醛固酮,一种盐皮质激素,对调节盐(矿物质)平衡和血容量很重要。在肾脏中,醛固酮通过增加钠的重吸收以及钾和氢离子的排泄而作用于远曲小管和集合管。醛固酮负责重吸收约2%的滤过的肾小球滤液。钠潴留也是远端结肠和汗腺对醛固酮受体刺激的反应。血管紧张素II和细胞外钾是醛固酮产生的两个主要调节剂。体内钠含量会影响细胞外容量,进而影响血压。因此,醛固酮在钠潴留中的作用对于调节血压具有重要意义。
糖皮质激素
皮质醇是人体主要的糖皮质激素。在不产生皮质醇的物种中,这种作用由皮质酮代替。糖皮质激素对新陈代谢有很多影响。正如它们的名字所暗示的那样,它们增加了葡萄糖的循环水平。这是由于增加了来自蛋白质的氨基酸动员和刺激肝脏中这些氨基酸合成葡萄糖的结果。此外,它们增加了游离脂肪酸的水平,哪些细胞可以用作葡萄糖的替代品来获取能量。糖皮质激素还具有与血糖水平调节无关的作用,包括抑制免疫系统和有效的抗炎作用。皮质醇会降低成骨细胞产生新骨组织的能力,并降低胃肠道对钙的吸收。
肾上腺分泌基础水平的皮质醇,但也可以产生激素的爆发,以响应来自垂体前叶的促肾上腺皮质激素(ACTH)。皮质醇在白天的释放并不均匀——由于ACTH分泌的昼夜节律,它在血液中的浓度在清晨最高,而在晚上最低。可的松是酶11β-HSD对皮质醇作用的无活性产物。11β-HSD催化的反应是可逆的,这意味着它可以将给予的可的松转化为具有生物活性的激素皮质醇。
形成
所有皮质类固醇激素都将胆固醇作为共同的前体。因此,类固醇生成的第一步是胆固醇的摄取或合成。产生类固醇激素的细胞可以通过两条途径获得胆固醇。主要来源是通过低密度脂蛋白(LDL)中的胆固醇酯通过血液运输的膳食胆固醇。LDL通过受体介导的内吞作用进入细胞。胆固醇的另一个来源是细胞内质网中的合成。当LDL水平异常低时,合成可以补偿。在溶酶体,胆固醇酯被转化为游离胆固醇,然后用于类固醇生成或储存在细胞中。
胆固醇转化为类固醇激素的最初部分涉及位于线粒体内膜的许多细胞色素P450家族的酶。类固醇生成急性调节蛋白促进胆固醇从外膜到内膜的转运,是类固醇合成的限速步骤。
肾上腺的各层功能不同,每一层都有不同的酶,这些酶从一个共同的前体产生不同的激素。生产所有类固醇激素的第一个酶促步骤是裂解胆固醇侧链,该反应形成孕烯醇酮产物,并由酶P450scc催化,也称为胆固醇脱氨酶。在孕烯醇酮产生后,每个皮质层的特定酶会进一步对其进行修饰。参与此过程的酶包括线粒体和微粒体P450以及羟基类固醇脱氢酶.通常需要经过多次修饰孕烯醇酮的中间步骤来形成功能性激素。在这些代谢途径中催化反应的酶与许多内分泌疾病有关。例如,最常见的先天性肾上腺增生是由于缺乏21-羟化酶(一种参与皮质醇产生的中间步骤的酶)。
规定
糖皮质激素受下丘脑-垂体-肾上腺(HPA)轴的调节影响。糖皮质激素的合成受到促肾上腺皮质激素(ACTH)的刺激,促肾上腺皮质激素是一种由垂体前叶释放到血液中的激素。反过来,促肾上腺皮质激素释放激素(CRH)的存在会刺激ACTH的产生,该激素由下丘脑的神经元释放.ACTH首先通过增加细胞内的StAR水平作用于肾上腺细胞,然后是所有类固醇生成的P450酶。HPA轴是负反馈系统的一个例子,其中皮质醇本身作为CRH和ACTH合成的直接抑制剂。HPA轴还通过在某些炎症反应分子的存在下增加促肾上腺皮质激素的分泌与免疫系统相互作用。
盐皮质激素的分泌主要受肾素-血管紧张素-醛固酮系统(RAAS)、钾浓度和少量ACTH浓度的调节。肾脏肾小球旁器官中的血压传感器将肾素酶释放到血液中,从而引发一系列反应,导致血管紧张素II的形成。肾小球带细胞中的血管紧张素受体识别该物质,并在结合后刺激醛固酮的释放。
雄激素
编辑肾上腺网状带中的细胞产生雄性激素或雄激素,其中最重要的是DHEA。一般来说,这些激素对男性身体没有整体影响,而是转化为更有效的雄激素,如睾酮和DHT或在性腺中转化为雌激素(女性性激素),以这种方式作为代谢中间体。
儿茶酚胺
编辑在美国主要称为肾上腺素和去甲肾上腺素,肾上腺素和去甲肾上腺素是儿茶酚胺,具有由儿茶酚基团和胺基团构成的结构的水溶性化合物。肾上腺负责体内循环的大部分肾上腺素,但仅负责循环中的少量去甲肾上腺素。这些激素由肾上腺髓质释放,其中包含密集的血管网络。肾上腺素和去甲肾上腺素通过与肾上腺素受体相互作用而起作用全身,影响包括增加血压和心率。肾上腺素和去甲肾上腺素的作用是造成战斗或逃跑反应的原因,其特点是呼吸和心率加快、血压升高以及身体许多部位的血管收缩。
儿茶酚胺在肾上腺髓质的嗜铬细胞中由酪氨酸产生,酪氨酸是一种非必需氨基酸,来源于食物或由肝脏中的苯丙氨酸产生。酪氨酸羟化酶在儿茶酚胺合成的第一步中将酪氨酸转化为L-DOPA。然后L-DOPA在转化为去甲肾上腺素之前转化为多巴胺。在胞质溶胶中,去甲肾上腺素通过苯乙醇胺N-甲基转移酶转化为肾上腺素(PNMT)并以颗粒形式储存。肾上腺皮质中产生的糖皮质激素通过增加酪氨酸羟化酶和PNMT的水平来刺激儿茶酚胺的合成。
交感神经系统的激活会刺激儿茶酚胺的释放。交感神经系统的内脏神经支配肾上腺髓质。当被激活时,它通过刺激细胞膜中钙通道的打开来激发储存颗粒中儿茶酚胺的释放。
基因和蛋白质表达
编辑人类基因组包括大约20,000个蛋白质编码基因,其中70%的基因在正常成人肾上腺中表达。与其他器官和组织相比,只有大约250个基因在肾上腺中更特异性地表达。表达水平最高的肾上腺特异性基因包括细胞色素P450酶超家族的成员。相应的蛋白质在肾上腺的不同区室中表达,例如参与类固醇激素合成并在皮质细胞层中表达的CYP11A1、HSD3B2和FDX1,以及PNMT和DBH参与去甲肾上腺素和肾上腺素的合成并在髓质中表达。
肾上腺发展
编辑肾上腺由两种不同类型的组织组成。位于中心的是肾上腺髓质,它产生肾上腺素和去甲肾上腺素并将它们释放到血液中,作为交感神经系统的一部分。髓质周围是皮层,它产生多种类固醇激素。这些组织来自不同的胚胎前体,具有不同的产前发育路径。肾上腺皮质来源于中胚层,而髓质来源于外胚层的神经嵴。起源。
与成人相比,新生婴儿的肾上腺占身体大小的比例要大得多。例如,三个月大时,腺体的大小是肾脏的四倍。出生后腺体的大小相对减小,主要是由于皮质的收缩。到1岁时几乎完全消失的皮层在4-5岁时再次发育。腺体在出生时重约1克,发育到成人时每个重约4克。在胎儿中,腺体在发育第六周后首次可检测到。
皮质
编辑肾上腺皮质组织来源于中间中胚层。它在受精后33天首次出现,到第8周显示出类固醇激素的产生能力,并在怀孕的前三个月快速生长。胎儿肾上腺皮质与其成人肾上腺皮质不同,因为它由两个不同的区域组成:内部胎儿区域,承载大部分激素产生活动,以及处于增殖阶段的外部确定区域。胎儿区产生大量肾上腺雄激素(雄性激素),胎盘将其用于雌激素生物合成。肾上腺皮质发育主要受促肾上腺皮质激素调节,促肾上腺皮质激素是一种由脑垂体产生的激素,可刺激皮质醇的合成。在妊娠中期,胎儿区占据了大部分皮质体积并产生100-200毫克/天的DHEA-S,这是一种雄激素,也是雄激素和雌激素(女性性激素)的前体。肾上腺激素,尤其是皮质醇等糖皮质激素,对于器官的产前发育,尤其是肺的成熟至关重要.由于胎儿区的迅速消失,肾上腺在出生后体积减小,雄激素分泌相应减少。
肾上腺
在儿童早期,雄激素合成和分泌仍然很低,但在青春期前几年(从6-8岁),皮质雄激素产生的解剖和功能方面都会发生变化,导致类固醇DHEA和DHEA-S的分泌增加。这些变化是称为肾上腺皮质激素的过程的一部分,该过程仅在人类和其他一些灵长类动物中被描述过。肾上腺素不依赖于促肾上腺皮质激素或促性腺激素,并且与皮质网状带层的逐渐增厚相关。在功能上,肾上腺为青春期开始前腋毛和阴毛的发育提供了雄激素来源。
骨髓
编辑肾上腺髓质来源于神经嵴细胞,这些细胞来自胚胎的外胚层。这些细胞从它们的初始位置迁移并聚集在背主动脉附近,这是一种原始血管,通过释放称为BMP的蛋白质激活这些细胞的分化。然后这些细胞从背主动脉进行第二次迁移,形成肾上腺髓质和交感神经系统的其他器官。肾上腺髓质的细胞被称为嗜铬细胞,因为它们含有用铬染色的颗粒盐,并非所有交感器官都存在的特征。肾上腺皮质中产生的糖皮质激素曾被认为负责嗜铬细胞的分化。最近的研究表明,肾上腺组织中分泌的BMP-4是造成这种情况的主要原因,而糖皮质激素仅在随后的细胞发育中起作用。
临床意义
编辑肾上腺的正常功能可能会因感染、肿瘤、遗传疾病和自身免疫性疾病等疾病或药物治疗的副作用而受损。这些疾病直接影响腺体(如感染或自身免疫性疾病)或由于激素产生失调(如在某些类型的库欣综合征中)导致肾上腺激素过多或不足及相关症状.
皮质类固醇生产过剩
编辑库欣综合征
库欣综合征是糖皮质激素过量的表现。它可能是长期使用糖皮质激素治疗的结果,也可能是由导致HPA轴改变或皮质醇产生的潜在疾病引起的。病因可进一步分为ACTH依赖型或ACTH非依赖型。内源性库欣综合征最常见的原因是垂体腺瘤,它会导致促肾上腺皮质激素分泌过多。这种疾病会产生各种各样的体征和症状,包括肥胖、糖尿病、血压升高、体毛过多(多毛症)、骨质疏松症、抑郁症,以及最明显的妊娠纹在皮肤中,由其逐渐变薄引起。
原发性醛固酮增多症
当肾小球带产生过量的醛固酮时,结果是原发性醛固酮增多症。这种情况的原因是腺体的双侧增生(组织过度生长)或产生醛固酮的腺瘤(一种称为康氏综合征的情况)。原发性醛固酮增多症会产生高血压和电解质紊乱,增加缺钾钠潴留。
肾上腺功能不全
编辑在普通人群中,每10,000人中约有5人患有肾上腺功能不全(糖皮质激素缺乏症)。归类为原发性肾上腺皮质功能不全的疾病(包括艾迪生病和遗传原因)直接影响肾上腺皮质。如果影响下丘脑-垂体-肾上腺轴的问题出现在腺体外,则为继发性肾上腺功能不全。
艾迪生病
艾迪生病是指原发性肾上腺功能减退症,即肾上腺缺乏糖皮质激素和盐皮质激素。在西方世界,艾迪生病最常见的是一种自身免疫性疾病,身体会产生针对肾上腺皮质细胞的抗体。在世界范围内,这种疾病更常由感染引起,尤其是结核病。艾迪生病的一个显着特征是皮肤色素沉着过度,并伴有其他非特异性症状,例如疲劳。
在未经治疗的艾迪生病和其他类型的原发性肾上腺功能不全中出现的并发症是肾上腺危象,这是一种医疗紧急情况,其中低糖皮质激素和盐皮质激素水平导致低血容量性休克和呕吐和发烧等症状。肾上腺危象会逐渐导致昏迷和昏迷。肾上腺危象的管理包括应用氢化可的松注射液。
继发性肾上腺功能不全
在继发性肾上腺功能不全中,下丘脑-垂体-肾上腺轴功能障碍导致肾上腺皮质刺激减少。除了通过糖皮质激素治疗抑制轴外,继发性肾上腺皮质功能不全的最常见原因是影响垂体产生促肾上腺皮质激素(ACTH)的肿瘤。这种类型的肾上腺皮质功能不全通常不会影响盐皮质激素的产生,盐皮质激素反而受肾素-血管紧张素系统的调节。
先天性肾上腺增生
先天性肾上腺增生是一种先天性疾病,其中产生类固醇激素的酶突变导致糖皮质激素缺乏和HPA轴的负反馈回路功能障碍。在HPA轴中,皮质醇(一种糖皮质激素)抑制CRH和ACTH的释放,这些激素反过来刺激皮质类固醇的合成。由于无法合成皮质醇,这些激素会大量释放并刺激其他肾上腺类固醇的产生。先天性肾上腺增生最常见的形式是由21-羟化酶引起的不足。21-羟化酶是产生盐皮质激素和糖皮质激素所必需的,但不是雄激素。因此,促肾上腺皮质激素对肾上腺皮质的刺激会导致肾上腺释放过量的雄激素,从而导致生殖器模糊和第二性征的发展。
肾上腺肿瘤
编辑肾上腺肿瘤通常是偶然发现的,是在医学成像过程中发现的意想不到的无症状肿瘤。它们在大约3.4%的CT扫描中可见,并且在大多数情况下它们是良性腺瘤。肾上腺癌非常罕见,每年发病率为百万分之一。
嗜铬细胞瘤是由嗜铬细胞产生的肾上腺髓质肿瘤。它们会产生多种非特异性症状,包括头痛、出汗、焦虑和心悸。常见的体征包括高血压和心动过速。手术,尤其是肾上腺腹腔镜,是小嗜铬细胞瘤最常见的治疗方法。
肾上腺历史
编辑意大利解剖学家BartolomeoEustachi于1563-4年首次描述了肾上腺。然而,这些出版物是教皇图书馆的一部分,并没有受到公众的关注,这在1611年首次与老卡斯帕·巴托林(CaSParBartholin)的插图一起收到。
肾上腺因其相对于肾脏的位置而得名。肾上腺一词来自ad-(拉丁语,near)和Renes(拉丁语,肾)。同样地,suprarenal,由JeanRiolantheYounger在1629年命名,源自拉丁语supra(拉丁语:上述)和Renes(拉丁语:肾)。直到19世纪,腺体的肾上特性才被真正接受,因为解剖学家阐明了腺体的无管特性及其可能的分泌作用——在此之前,关于腺体是否确实是肾上性腺体还是肾上腺体的一部分存在一些争论。肾。
1855年,英国医生托马斯·艾迪生(ThomasAddison)发表了关于肾上腺囊疾病的宪法和局部影响的文章,其中之一是关于肾上腺的最知名的著作。在他的专着中,艾迪生描述了法国医生乔治·特鲁索后来将艾迪生氏病命名为艾迪生氏病,这个同名词至今仍用于表示肾上腺功能不全及其相关临床表现。1894年,英国生理学家GeorgeOliver和EdwardSchafer研究了肾上腺提取物的作用,并观察了它们的升压作用。效果。在接下来的几十年里,几位医生尝试用肾上腺皮质提取物治疗艾迪生病。爱德华·卡尔文·肯德尔(EdwardCalvinKendall)、菲利普·亨奇(PhilipHench)和塔德乌什·赖希斯坦(TadeuszReichstein)因对肾上腺激素结构和作用的发现而获得1950年诺贝尔生理学或医学奖。
内容由匿名用户提供,本内容不代表vibaike.com立场,内容投诉举报请联系vibaike.com客服。如若转载,请注明出处:https://vibaike.com/135159/
